مقدمه
ترومبوز، تشکیل لخته خون در رگها، تهدیدی جدی است که میتواند منجر به سکته مغزی، حمله قلبی یا آمبولی ریه شود. این مقاله به تعریف، انواع، علائم، دلایل، عوامل خطر، تشخیص و روشهای درمان و پیشگیری از این بیماری میپردازد.
ترومبوز یک بیماری جدی است که در آن یک یا چند لخته خون در رگهای خونی یا قلب شما تشکیل میشود. وقتی این اتفاق میافتد، لخته میتواند جریان خون را در محلی که تشکیل شده مسدود کند، یا میتواند جدا شده و به نقاط دیگر بدن شما حرکت کند. اگر یک لخته متحرک در ناحیهای حیاتی گیر کند، میتواند باعث شرایط تهدیدکننده زندگی مانند سکته مغزی و حمله قلبی شود. در این مقاله به بررسی کلی ترومبوز، علائم و علل آن، تشخیص و آزمایشها، مدیریت و درمان، پیشگیری و شرایط و بهبود زندگی با ترومبوز خواهیم پرداخت.
ترومبوز به چه معنی است؟
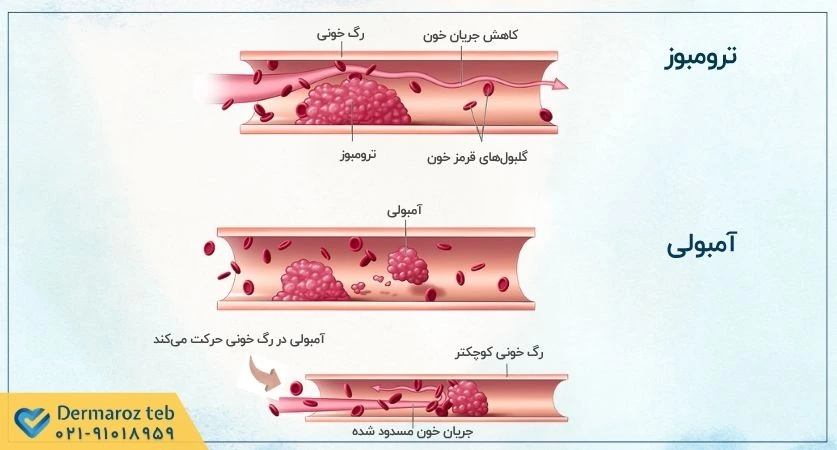
ترومبوز (Thrombosis) به معنای تشکیل لخته خون (thrombus) در داخل یک رگ خونی یا حفره قلب است. این لخته میتواند جریان خون را در محل تشکیل خود مسدود کند یا از جای خود کنده شده و به نقاط دیگر بدن حرکت کند و باعث انسداد در جای دیگری شود که میتواند منجر به عوارض جدی و تهدیدکننده زندگی مانند سکته مغزی، حمله قلبی، آمبولی ریه یا ترومبوز ورید عمقی شود.
ترومبوز چقدر رایج و خطرناک است؟
به طور کلی میزان شیوع ترومبوز سالانه حدود ۱ تا ۲ نفر از هر ۱۰۰۰ نفر در بزرگسالان تخمین زده شده است که این میزان شامل ترموبوز وریدی و آمبولی میشود. با افزایش سن نیز شیوع آمبولی بالا میرود. بهطوریکه در افراد بالای 45 سال این میزان به سرعت افزایش مییابد و در افراد بالای 80 سال نیز میتواند به ۵ تا ۶ نفر در هر ۱۰۰۰ نفر در سال برسد. شیوع ترومبوز در کشورهای غربی بیشتر از کشورهای شرقی دنیاست. جالب است بدانید که ترومبوز با بستری شدن بیماران در بیمارستان یا 90 روز پس از ترخیص به طور چشمگیری حدود 55 تا 60 درصد بیشتر رخ می دهد.
انواع ترومبوز
ترومبوز به طور کلی به دو دسته اصلی تقسیم میشود که بر اساس محل تشکیل لخته خون (ترومبوس) نامگذاری شدهاند: ترومبوز وریدی و ترومبوز شریانی.
1- ترموبوز وریدی
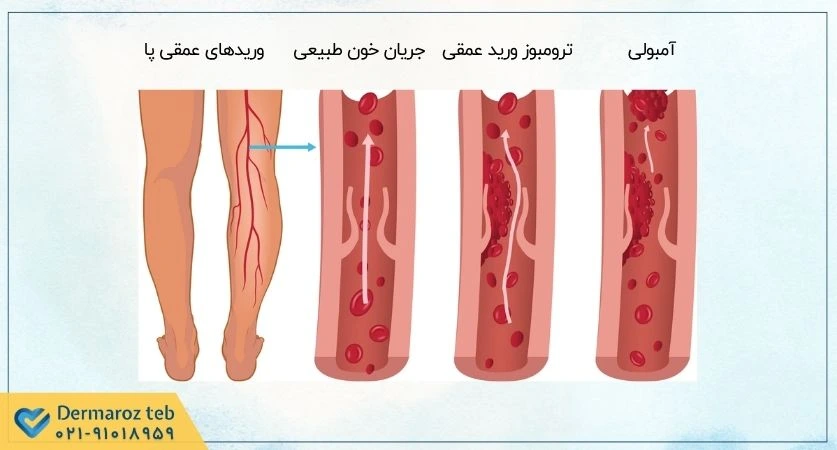
ترومبوز وریدی زمانی رخ میدهد که یک لخته خون در داخل یک ورید (سیاهرگ) تشکیل شود. وریدها رگهایی هستند که خون کماکسیژن را از اندامها و بافتهای بدن به سمت قلب بازمیگردانند. این نوع ترومبوز معمولاً به دلیل کندی جریان خون، آسیب به دیواره ورید یا وجود شرایطی که باعث افزایش لختهپذیری خون میشوند، ایجاد میگردد.
شایعترین و مهمترین شکل آن ترومبوز ورید عمقی (DVT) است که اغلب در وریدهای عمقی پا، ران یا لگن اتفاق میافتد. خطر اصلی DVT، جدا شدن قسمتی از لخته و حرکت آن به سمت ریهها است که منجر به آمبولی ریه (PE) میشود؛ یک وضعیت اورژانسی و بالقوه کشنده. به همین دلیل، DVT و PE اغلب تحت عنوان کلی “ترومبوآمبولی وریدی” (VTE) شناخته میشوند و میتوانند باعث درد، تورم و قرمزی در ناحیه آسیبدیده شوند.
2- ترومبوز شریانی
در مقابل، ترومبوز شریانی زمانی اتفاق میافتد که یک لخته خون در داخل یک شریان (سرخرگ) تشکیل شود. شریانها مسئول حمل خون غنی از اکسیژن از قلب به تمام نقاط بدن هستند. این نوع ترومبوز اغلب در نتیجه پارگی یا فرسایش پلاکهای چربی (آترواسکلروز) در دیواره داخلی شریانها ایجاد میشود. این پلاکها باعث میشوند سطح داخلی رگ زبر شده و فرآیند لختهسازی خون فعال شود.
پیامدهای ترومبوز شریانی معمولاً بسیار حاد و جدی هستند؛ برای مثال، اگر لخته در شریانهای قلب (شریان کرونری) تشکیل شود، میتواند منجر به حمله قلبی (سکته قلبی) شود. همچنین، اگر لخته در شریانهای مغز تشکیل شود، باعث سکته مغزی ایسکمیک میگردد. در هر دو حالت، قطع جریان خون غنی از اکسیژن به بافتها، به سرعت منجر به آسیب یا مرگ سلولها میشود.
مهمترین علائم ترومبوز
علائم ترومبوز بسته به نوع و محل تشکیل لخته میتواند متفاوت باشد. با این حال، مهمترین علائم هشداردهنده که نیاز به توجه فوری پزشکی دارند،
1- ریهها (آمبولی ریه – PE)
وقتی لختهای (معمولاً از پاها) به ریهها میرسد، میتواند باعث آمبولی ریه شود که یک وضعیت اورژانسی است. مهمترین علائم آن شامل تنگی نفس ناگهانی (که حتی در حالت استراحت هم بدتر میشود)، درد قفسه سینه (تیز و خنجری، که با نفس عمیق یا سرفه تشدید میشود)، سرفه (گاهی همراه با خلط خونی)، ضربان قلب سریع، سرگیجه یا غش و اضطراب شدید و ناگهانی است.
2- مغز یا گردن (سکته مغزی ایسکمیک)
ترومبوز در شریانهای مغز یا گردن (کاروتید) میتواند منجر به سکته مغزی ایسکمیک شود. برای شناسایی سریع آن، به علائم “FAST” توجه کنید:
Face drooping (افتادگی صورت): یک طرف صورت بیحس شده یا افتاده به نظر میرسد.
Arm weakness (ضعف بازو): ضعف یا بیحسی در یک بازو (و گاهی پا)، به خصوص در یک طرف بدن.
Speech difficulty (مشکل در صحبت کردن): گفتار نامفهوم یا مشکل در درک صحبت دیگران.
Time to call emergency services (زمان تماس با اورژانس): اگر هر یک از این علائم را مشاهده کردید، فوراً با اورژانس تماس بگیرید. سایر علائم میتواند شامل سردرد ناگهانی و شدید، مشکلات بینایی ناگهانی و از دست دادن تعادل یا هماهنگی باشد.
3- قلب (حمله قلبی)
لخته در شریانهای قلب (شریانهای کرونری) باعث حمله قلبی میشود. علائم اصلی شامل درد یا ناراحتی شدید در قفسه سینه (احساس فشار، سنگینی یا تنگی)، که ممکن است به بازوها (معمولاً بازوی چپ)، گردن، فک، پشت یا شکم سرایت کند. این درد ممکن است همراه با تنگی نفس، تعریق سرد، حالت تهوع یا استفراغ و سرگیجه باشد.
4- شکم
ترومبوز در رگهای شکمی (مانند ورید مزانتریک یا پورتال) میتواند علائم گوارشی ایجاد کند. مهمترین علائم شامل درد شدید و ناگهانی شکم است که معمولاً پس از غذا خوردن بدتر میشود، همچنین میتواند با حالت تهوع، استفراغ، اسهال یا خونریزی از روده همراه باشد.
5- شریان در بازو یا پا (ترومبوز شریان محیطی)
لخته در شریانهای بازو یا پا (به خصوص پاها) باعث ترومبوز شریان محیطی میشود. این وضعیت منجر به کاهش جریان خون به اندام میشود و علائمی مانند درد شدید و ناگهانی در بازو یا پا (اغلب در حالت استراحت)، سردی یا بیحسی در اندام آسیبدیده، ضعف یا فلج و نبود نبض در شریان زیر محل انسداد را در پی دارد. پوست اندام نیز ممکن است رنگپریده یا کبود شود.
6- ورید در بازو یا پا (ترومبوز ورید عمقی – DVT)
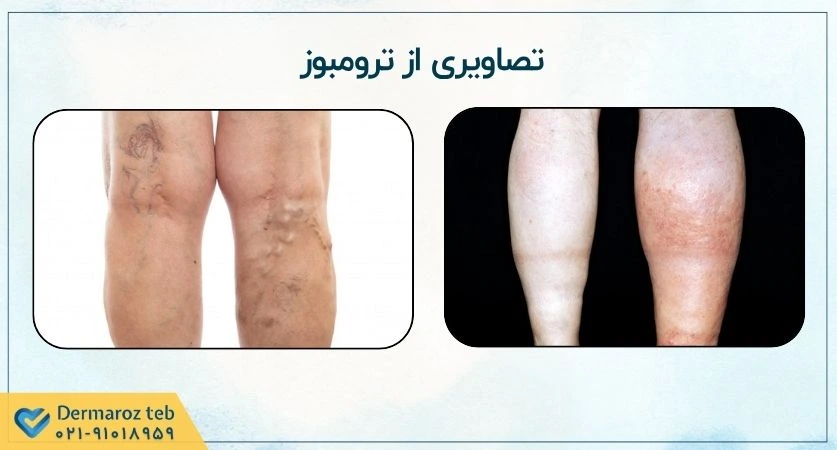
این شایعترین نوع ترومبوز وریدی است. علائم اصلی شامل تورم ناگهانی در یک پا یا بازو، درد یا حساسیت (که با لمس یا حرکت بدتر میشود و ممکن است شبیه گرفتگی عضلانی باشد)، گرمی پوست در ناحیه آسیبدیده و تغییر رنگ پوست به قرمز یا آبی/بنفش است. ممکن است رگهای سطحی نیز برجستهتر به نظر برسند.
در هر یک از این موارد، اگر شما یا اطرافیانتان هر یک از این علائم را تجربه کردید، فوراً به دنبال مراقبتهای پزشکی اورژانسی باشید. زمان در تشخیص و درمان ترومبوز حیاتی است.
دلایل ایجاد ترومبوز چیست؟
ایجاد ترومبوز (لخته شدن خون) یک فرآیند پیچیده است که معمولاً به دلیل ترکیبی از عوامل اتفاق میافتد. درک این عوامل برای پیشگیری و درمان حیاتی است. سه عامل اصلی که در تشکیل لخته نقش دارند و به عنوان “سهگانه ویرشو” (Virchow’s Triad) شناخته میشوند، عبارتند از:
1- آسیب به دیواره رگهای خونی
دیواره داخلی رگهای خونی (اندوتلیوم) به طور طبیعی صاف است و به خون اجازه میدهد آزادانه جریان یابد. هرگونه آسیب یا ناهنجاری در این دیواره میتواند مکانی برای شروع تشکیل لخته فراهم کند. شایع ترین علل آن عبارتند از:
عمل جراحی: به خصوص جراحیهای بزرگ ارتوپدی (مانند تعویض مفصل ران یا زانو) یا شکمی.
تروما یا آسیب فیزیکی: شکستگی استخوانها، سوختگیهای شدید یا تصادفات.
تصلب شرایین (آترواسکلروز): تجمع پلاکهای چربی در شریانها که میتواند باعث ناهمواری و آسیب به دیواره شریان شود و زمینه را برای ترومبوز شریانی (مانند حمله قلبی یا سکته مغزی) فراهم کند.
قرار دادن کاتتر در رگ: استفاده از آنژیوکت (کاتتر وریدی) برای تزریقات وریدی یکی از مواردی است که میتواند به دیواره رگ آسیب برساند. خطا در تکنیک تزریق وریدی با آنژیوکت، وارد کردن مکرر سوزن، یا ماندن طولانیمدت کاتتر در رگ میتواند باعث تحریک یا آسیب مکانیکی به اندوتلیوم ورید شود و خطر تشکیل لخته را در اطراف محل ورود آنژیوکت افزایش دهد.
التهاب مزمن: بیماریهای التهابی مانند بیماری التهابی روده (کرون یا کولیت اولسراتیو) یا برخی بیماریهای خودایمنی.
2- رکود یا تغییر در جریان خون
وقتی خون به آرامی جریان مییابد یا برای مدت طولانی بیحرکت میماند، احتمال تجمع و فعال شدن عوامل لختهکننده خون افزایش مییابد. شایع ترین علل آن عبارتند از:
بیتحرکی طولانیمدت: استراحت طولانی در بستر (مانند بستری شدن در بیمارستان)، فلج، یا نشستن طولانیمدت (مثلاً در سفرهای هوایی طولانی یا رانندگیهای طولانی).
نارسایی قلبی: قلب نمیتواند خون را به طور مؤثر پمپ کند و باعث کند شدن جریان خون میشود.
فیبریلاسیون دهلیزی: یک نوع آریتمی قلبی که باعث میشود خون در دهلیزهای قلب جمع شود.
فشار بر وریدها: مانند آنچه در دوران بارداری رخ میدهد که رحم به وریدهای لگنی فشار میآورد.
واریس: وریدهای بزرگ و پیچخورده که جریان خون در آنها کند میشود.
3- افزایش انعقادپذیری خون
این به حالتی گفته میشود که خون بیش از حد طبیعی تمایل به لخته شدن دارد. این میتواند ناشی از عوامل ژنتیکی یا اکتسابی باشد. شایع ترین علل آن عبارتند از:
اختلالات ارثی لختهپذیری (ترومبوفیلی): مانند کمبود پروتئین C یا S، کمبود آنتیترومبین، یا جهش فاکتور V لایدن.
سرطان و شیمیدرمانی: برخی سرطانها و درمانهای آنها میتوانند باعث افزایش مواد لختهکننده در خون شوند.
هورموندرمانی: مصرف قرصهای ضدبارداری خوراکی (به خصوص انواع حاوی استروژن) یا هورموندرمانی جایگزین.
بارداری و دوره پس از زایمان: تغییرات هورمونی و افزایش حجم خون در این دوره، خطر لخته شدن را بالا میبرد.
چاقی:
سیگار کشیدن: آسیب به رگهای خونی و افزایش چسبندگی پلاکتها.
دهیدراتاسیون (کمآبی شدید): میتواند باعث غلیظ شدن خون شود.
برخی بیماریهای مزمن: مانند دیابت، فشار خون بالا، کلسترول بالا و سندرم متابولیک.
سن بالا: با افزایش سن، خطر لخته شدن خون نیز افزایش مییابد.
سابقه قبلی ترومبوز: افرادی که قبلاً دچار لخته خون شدهاند، بیشتر در معرض خطر عود هستند.
اغلب، ترومبوز به دلیل تداخل چندین عامل از این سه دسته رخ میدهد. به عنوان مثال، یک فرد مسن (افزایش انعقادپذیری) که تحت عمل جراحی (آسیب به رگ) قرار گرفته و پس از آن در بستر است (رکود خون)، ریسک بسیار بالایی برای ترومبوز خواهد داشت. همچنین، در محیطهای درمانی، توجه به تکنیک صحیح تزریق وریدی و مراقبت از محل ورود آنژیوکت برای به حداقل رساندن خطر ترومبوز ناشی از آسیب رگ، از اهمیت ویژهای برخوردار است.
مهمترین فاکتور های افزایش ریسک ترومبوز
با توجه به دلایل ایجاد ترومبوز، مهمترین فاکتورهایی که ریسک تشکیل لخته خون را افزایش میدهند، عبارتند از:
1- بیتحرکی طولانیمدت: این یکی از شایعترین و مهمترین عوامل خطر، به خصوص برای ترومبوز وریدی (DVT) است.
- بستری شدن در بیمارستان: به ویژه پس از جراحیهای بزرگ (مانند جراحی ارتوپدی، شکمی یا سرطان).
- فلج یا گچگرفتن اندامها.
- سفرهای طولانی: بیش از ۴ تا ۶ ساعت (هوایی، ماشینی یا قطار) که باعث نشستن طولانیمدت و عدم حرکت پاها میشود.
2- عمل جراحی: هر نوع جراحی، به خصوص جراحیهای بزرگ لگن، زانو، ران، شکم یا سرطان، به دلیل آسیب به رگها و بیحرکتی پس از آن، ریسک ترومبوز را به شدت افزایش میدهد.
3- سرطان و شیمیدرمانی: بسیاری از انواع سرطانها، به ویژه سرطانهای پیشرفته و متاستاتیک، و همچنین درمانهای شیمیدرمانی، میتوانند باعث افزایش انعقادپذیری خون شوند.
4- چاقی (اضافه وزن شدید): چاقی با افزایش فشار بر وریدها، التهاب مزمن و افزایش تمایل خون به لخته شدن، خطر را بالا میبرد.
5- بارداری و دوره پس از زایمان: بارداری به دلیل تغییرات هورمونی، افزایش فشار رحم بر وریدها و تغییرات در عوامل انعقادی خون، ریسک ترومبوز (به خصوص وریدی) را تا ۶ هفته پس از زایمان به طور قابل توجهی افزایش میدهد.
6- مصرف قرصهای ضدبارداری خوراکی (OCPs) یا هورموندرمانی جایگزین (HRT): به خصوص آنهایی که حاوی استروژن هستند، میتوانند باعث افزایش انعقادپذیری خون شوند.
7- سن بالا: با افزایش سن (به خصوص بالای ۶۰ سال)، خطر ابتلا به ترومبوز به تدریج افزایش مییابد.
8- سابقه قبلی ترومبوز: افرادی که قبلاً یک بار دچار لخته خون شدهاند، به طور قابل توجهی بیشتر در معرض خطر عود ترومبوز هستند.
9- سابقه خانوادگی ترومبوز یا اختلالات ارثی لختهپذیری (ترومبوفیلی): اگر یکی از اعضای نزدیک خانواده دچار ترومبوز (به خصوص در سنین پایین) شده باشد، یا اختلالات ژنتیکی مانند جهش فاکتور V لایدن وجود داشته باشد، ریسک بالا میرود.
10- بیماریهای مزمن:
- نارسایی قلبی: باعث کند شدن جریان خون میشود.
- فیبریلاسیون دهلیزی: میتواند باعث تشکیل لخته در قلب شود.
- بیماریهای التهابی مزمن: مانند بیماری التهابی روده (IBD).
- دیابت و فشار خون بالا: به دیواره رگها آسیب میرسانند.
11- سیگار کشیدن: به دیواره رگها آسیب میزند و باعث افزایش چسبندگی پلاکتها میشود.
12- دهیدراتاسیون (کمآبی شدید): میتواند باعث غلیظ شدن خون شود.
13- کاتتر وریدی مرکزی (Central Venous Catheter): وجود کاتترهای بلندمدت در رگهای بزرگ میتواند باعث تحریک و آسیب دیواره رگ و در نتیجه تشکیل لخته شود.
اغلب، ترکیبی از این عوامل خطر است که منجر به تشکیل ترومبوز میشود. بنابراین، افرادی که چندین فاکتور خطر را با هم دارند، باید تحت نظارت و مراقبت ویژه قرار گیرند.
روش های تشخیص و آزمایش ترومبوز
تشخیص ترومبوز یک مرحله حیاتی برای آغاز درمان و جلوگیری از عوارض جدی است. این فرآیند معمولاً ترکیبی از ارزیابیهای بالینی، آزمایشهای خون و تستهای تصویربرداری است.
1- معاینه فیزیکی
معاینه فیزیکی اولین گام در تشخیص ترومبوز است و شامل بررسی دقیق علائم و نشانههای ظاهری توسط پزشک میشود. در این مرحله، پزشک به دنبال علائمی مانند تورم، قرمزی، گرمی و حساسیت به لمس در ناحیه مشکوک (مثلاً ساق پا در DVT) میگردد. همچنین، بررسی نبضها و مقایسه دو سمت بدن میتواند به ارزیابی اولیه و افزایش ظن بالینی به وجود لخته کمک کند.
2- تصویربرداری
آزمایشهای تصویربرداری ابزارهای کلیدی برای تأیید و مشخص کردن محل دقیق لخته هستند. سونوگرافی داپلر، که از امواج صوتی برای بررسی جریان خون استفاده میکند، روش انتخابی برای تشخیص ترومبوز ورید عمقی (DVT) است. برای تشخیص آمبولی ریه، آنژیوگرافی توموگرافی کامپیوتری (CT آنژیوگرافی) با تزریق ماده حاجب، دقیقترین روش محسوب میشود و میتواند لخته را در عروق ریوی نشان دهد.
3- آزمایش خون
آزمایشهای خون نقش مهمی در ارزیابی اولیه و رد احتمال ترومبوز دارند. مهمترین این آزمایشها، تست D-دایمر است که میزان قطعات پروتئینی حاصل از تجزیه لختههای خون را اندازهگیری میکند. اگرچه نتیجه منفی D-دایمر در افراد با احتمال بالینی پایین، میتواند به طور مؤثری وجود لخته را رد کند، اما نتیجه مثبت آن نیاز به تأیید با آزمایشهای تصویربرداری دارد، زیرا در شرایط غیرترومبوتیک نیز بالا میرود.
انتخاب روش تشخیصی مناسب بستگی به نوع ترومبوز مشکوک، محل احتمالی لخته، شدت علائم و وضعیت عمومی بیمار دارد. تشخیص سریع و دقیق اساس درمان موفق و جلوگیری از عوارض طولانیمدت است.
روش درمان ترومبوز
درمان ترومبوز شامل مجموعهای از روشها از جمله دارو درمانی، مداخلات کمتهاجمی و جراحی است. برنامه درمانی شما توسط پزشک، متناسب با وضعیت و نیازهای خاص شما تنظیم خواهد شد. روشهای درمانی ممکن عبارتند از:
داروهای رقیقکننده خون (ضدانعقادها): این داروها با هدف جلوگیری از لخته شدن بیش از حد خون تجویز میشوند. آنها قادر به از بین بردن لختههای از پیش تشکیل شده نیستند، اما به طور مؤثر از رشد آنها جلوگیری کرده و مانع از تشکیل لختههای جدید میشوند. این دسته داروها به دو گروه اصلی تقسیم میشوند: داروهای ضدپلاکت و داروهای ضدانعقاد.
درمان ترومبولیتیک (داروهای لختهشکن): در این روش، از داروهایی برای حل کردن مستقیم لختههای خون استفاده میشود. این “داروهای لختهشکن” به ویژه در مواقعی که لخته در نواحی حیاتی بدن تشکیل شده باشد، بسیار مؤثرند. آنها به عنوان یک درمان اورژانسی در مواردی نظیر حملات قلبی، سکتههای مغزی و سایر عوارض جدی ناشی از ترومبوز به کار میروند.
ترومبکتومی (خارج کردن لخته): این روش یکی از مستقیمترین راهها برای از بین بردن لخته است. در ترومبکتومی، جراح به صورت مستقیم به لخته دسترسی پیدا کرده و آن را خارج میکند. این عمل میتواند هم با تکنیکهای جراحی باز و هم با روشهای کمتهاجمی انجام شود.
شایان ذکر است که ممکن است برای مدیریت عوارض ناشی از ترومبوز، به درمانهای تکمیلی نیز نیاز داشته باشید. پزشک شما به طور کامل توضیح خواهد داد که چه درمانهایی برای شما لازم است و چرا.
چه مدت پس از درمان احساس بهتری خواهم داشت؟
اغلب بیماران پس از شروع درمان، به ویژه با بازگشت جریان خون به نواحی که قبلاً مسدود شده بودند، به سرعت احساس بهبودی میکنند. این بهبودی میتواند بسته به محل و اندازه لخته و نوع درمان دریافتی، در عرض چند دقیقه تا چند ساعت مشهود باشد.
در مواردی که لخته عوارض شدیدتری مانند حمله قلبی یا سکته مغزی ایجاد کرده باشد، ممکن است چند روز طول بکشد تا بهبودی را احساس کنید. این وضعیت به ویژه اگر نیاز به جراحی یا سایر اقدامات درمانی و مراقبتی فشردهتر باشد، صدق میکند.
پزشک شما با آگاهی کامل از پرونده پزشکیتان، بهترین فردی است که میتواند شما را در مورد آنچه در شرایط خاص خود باید انتظار داشته باشید، راهنمایی کند.
جلوگیری از ابتلا به ترومبوز
آگاهی از عوامل خطرساز برای لخته شدن خون، مسیر پیشگیری را هموارتر میسازد. بهترین راه برای اطلاع از میزان خطر خود، انجام معاینات سالانه پزشکی (ویزیت چکاپ) است. پزشک شما میتواند بسیاری از شرایطی که احتمال بروز ترومبوز را افزایش میدهند، مدتها پیش از تشکیل لخته شناسایی کرده و راهکارهای مؤثری برای پیشگیری ارائه دهد.
پزشک شما ممکن است موارد زیر را توصیه کند:
داروهای کنترل فشار خون: فشار خون بالا در طول زمان، فشار زیادی به دیواره داخلی رگهای خونی وارد میکند. این فرسایش و آسیب دیدگی میتواند بستر مناسبی برای تشکیل و رشد لختههای خون روی دیواره رگها فراهم آورد. داروهای فشار خون با جلوگیری از این آسیب، مانع از شکلگیری لختههای جدید میشوند.
داروهای رقیقکننده خون: این داروها با هدف جلوگیری از لخته شدن آسان خون تجویز میشوند. پزشکان از انواع مختلفی از آنها، هم برای پیشگیری و هم برای درمان ترومبوز بهره میبرند.
داروهای کاهنده کلسترول: سطح کلسترول خون شما بر میزان تجمع پلاک در شریانها اثرگذار است و وجود این پلاکها، خطر ترومبوز را افزایش میدهد. با کاهش کلسترول، میتوانید از انباشتگی این پلاکها جلوگیری کنید.
مدیریت وزن از طریق رژیم غذایی و ورزش: تلاش کنید از یک رژیم غذایی مفید برای قلب (مانند رژیم مدیترانهای) پیروی کنید. علاوه بر این، به اندازه کافی ورزش کنید (۱۵۰ دقیقه فعالیت با شدت متوسط در هفته). رعایت این موارد به شما کمک میکند تا وزنی سالم و مناسب برای خود حفظ کنید.
افزایش تحرک: نشستن طولانیمدت، ریسک ابتلا به ترومبوز را بالا میبرد. اگر شغل شما مستلزم نشستن یا ایستادن طولانی است، حتماً استراحتهای کوتاه داشته باشید. حتی بلند شدن و انجام حرکات کششی برای چند دقیقه نیز میتواند به گردش خون کمک کند. اگر به دلیل شرایط جسمانی یا دلایل دیگر قادر به حرکت نیستید، از پزشک خود در مورد روشهای جایگزین برای حفظ جریان خون از طریق فعالیت سوال کنید.
ترک مصرف دخانیات: سیگار کشیدن و سایر اشکال مصرف دخانیات (مانند ویپینگ و تنباکوی بدون دود) به شکل قابل توجهی خطر ترومبوز را افزایش میدهند. برای دریافت کمک و منابع لازم جهت ترک دخانیات، با پزشک خود مشورت کنید. و اگر در حال حاضر مصرفکننده نیستید، هرگز شروع نکنید.
ترومبوز های معروف کدامند؟
ترومبوزها (لختههای خونی) میتوانند در نقاط مختلف بدن ایجاد شوند و هر کدام نام و ویژگیهای خاص خود را دارند. در ادامه به برخی از “ترومبوزهای معروف” یا شایعتر اشاره میشود:
1- ترومبوز کبدی
این نوع ترومبوز به تشکیل لخته خون در وریدهای کبد، به ویژه ورید پورتال (ورید باب) که خون را از دستگاه گوارش به کبد میآورد، اشاره دارد. لخته شدن خون در این ورید میتواند جریان خون به کبد را مختل کرده و منجر به عوارضی مانند افزایش فشار خون در ورید پورتال (پورتال هایپرتنشن)، آسیب کبدی، آسیت (تجمع مایع در شکم) و خونریزی گوارشی شود. علائم آن ممکن است شامل درد شکم، حالت تهوع، استفراغ، تب و زردی باشد.
2- ترومبوز مقعدی
ترومبوز مقعدی زمانی رخ میدهد که یک لخته خون در یک ورید زیر پوست اطراف مقعد یا در داخل یک هموروئید (بواسیر) خارجی تشکیل شود. این وضعیت میتواند باعث درد شدید و ناگهانی، تورم و احساس توده سفت و آبی رنگ در ناحیه مقعد شود. اگرچه دردناک است، اما معمولاً خطرناک نیست و با درمانهای حمایتی (مانند نشستن در آب گرم و مسکن) بهبود مییابد، اگرچه در موارد شدیدتر ممکن است نیاز به تخلیه لخته باشد.
3- ترومبوز وریدی
این یک اصطلاح کلی برای هر لخته خونی است که در یک ورید (سیاهرگ) تشکیل میشود. وریدها مسئول بازگرداندن خون کماکسیژن به سمت قلب هستند. ترومبوز وریدی خود به انواع مختلفی تقسیم میشود، که مهمترین آنها عبارتند از:
ترومبوز ورید عمقی (Deep Vein Thrombosis – DVT): لخته در وریدهای عمیق پاها، رانها یا لگن.
آمبولی ریه (Pulmonary Embolism – PE): هنگامی که لخته DVT جدا شده و به ریهها میرود. DVT و PE با هم به عنوان “ترومبوآمبولی وریدی” (VTE) شناخته میشوند و از شایعترین و خطرناکترین انواع ترومبوز هستند.
ترومبوز ورید سطحی (Superficial Vein Thrombosis – SVT): لخته در وریدهای نزدیک سطح پوست، معمولاً کمتر جدی است.
4- ترومبوز مغزی
ترومبوز مغزی میتواند به دو شکل اصلی رخ دهد:
ترومبوز شریانی مغزی: لخته در شریانهای مغز که منجر به سکته مغزی ایسکمیک میشود. این شایعترین نوع سکته مغزی است و به دلیل قطع خونرسانی به بخشی از مغز، علائم عصبی ناگهانی مانند ضعف یا بیحسی یک طرف بدن، مشکلات گفتاری یا بینایی ایجاد میکند.
ترومبوز ورید مغزی (CVST): لخته در سینوسهای وریدی مغز که مسئول تخلیه خون از مغز هستند. این نوع نادرتر است اما میتواند باعث سردرد شدید و ناگهانی، تشنج، مشکلات بینایی یا علائم شبیه سکته مغزی شود.
5- ترومبوز پا
اصطلاح “ترومبوز پا” معمولاً به ترومبوز ورید عمقی (Deep Vein Thrombosis – DVT) در پا اشاره دارد، که شایعترین محل برای DVT است. این اتفاق زمانی میافتد که یک لخته خون در یکی از وریدهای عمیق پا (معمولاً ساق پا یا ران) تشکیل شود.
علائم ترومبوز پا (DVT):
تورم: معمولاً تورم ناگهانی و غیرقابل توضیح در یک پا (گاهی اوقات هر دو پا)، به خصوص در ناحیه ساق پا یا ران.
درد یا حساسیت: درد در پا که ممکن است شبیه گرفتگی عضلانی باشد، اما شدیدتر و مداومتر بوده و با راه رفتن یا ایستادن تشدید شود. این درد میتواند در ساق پا، ران یا حتی ناحیه کشاله ران احساس شود.
گرمی: پوست در ناحیه آسیبدیده ممکن است نسبت به سایر قسمتهای بدن گرمتر باشد.
قرمزی یا تغییر رنگ: پوست روی ناحیه آسیبدیده ممکن است قرمز یا آبی/بنفش به نظر برسد.
برجسته شدن وریدهای سطحی: رگهای سطحی روی پوست ممکن است متورم و قابل لمس شوند.
تشخیص زودهنگام ترومبوز پا بسیار مهم است، زیرا خطر اصلی آن حرکت لخته به سمت ریهها و ایجاد آمبولی ریه (PE) است که میتواند کشنده باشد. در صورت مشاهده هر یک از این علائم، باید فوراً به پزشک مراجعه شود.
سخن پایانی
آگاهی از ترومبوز و عوامل مؤثر بر آن حیاتی است. با شناخت علائم، مدیریت عوامل خطر و رعایت نکات پیشگیرانه، میتوان از تشکیل لختههای خون جلوگیری کرد و با تشخیص و درمان به موقع، از عوارض جدی آن پیشگیری نمود.